Erst wenn etwas nicht mehr stimmt, kommt man drauf, wie wichtig ein gut funktionierender Gastrointestinaltrakt fürs Wohlbefinden ist und welch mannigfache Aufgaben der Darm eigentlich hat. Der Darm reguliert ganz wesentlich den Wasser- und Elektrolythaushalt, dient der Aufspaltung sowie Resorption von Nährstoffen, Vitaminen und Spurenelementen und im weiteren repräsentiert die Darmschleimhaut das größte Immunorgan des Menschen mit direktem Kontakt zur Außenwelt – dem sogenannten Mukosa-assozierten Immunsystem. Ganz wesentlich ist auch die Motilität bzw. Bewegung des Darmes, also die Fähigkeit des Darmes, den Stuhl mittels Peristaltik zu transportieren.
Die neuesten Erkenntnisse.
In den letzten Jahren hat die Erforschung des Mikrobioms (früher Darmflora genannt) – neue Erkenntnisse ergeben – jeder Mensch besitzt in seinem Dickdarm etwa 500-1000 verschiedene Bakterienspezies wobei jeder Mensch seine ganz eigene 'Mischung' hat, abhängig in erster Linie von den Ernährungsgewohnheiten, dem Lebensraum und der Rasse. Viele Studien, die in den letzten Jahren durchgeführt wurden, belegen die Bedeutung des Mikrobioms für die Darmphysiologie und die normale Funktion des Gesamtorganismus – so wird etwa das Reizdarmsyndrom ganz stark mit dem Mikrobiom in Verbindung gebracht, ebenso dürfte eine Fehlbesiedelung des Darmes mit Mikroben das Immunsystem des Darmes beeinträchtigen und einerseits die Entwicklung chronisch entzündlicher Darmerkrankungen fördern, andererseits schützt ein intaktes Mikrobiom vor der Entstehung Autoimmunerkrankungen bzw Allergien. Derzeit wird auch erforscht inwieweit das Mikrobiom für eine Gewichtszu- bzw Gewichtsabnahme verantwortlich ist, und vielleicht liegt der Schlüssel, warum manche Menschen alles Essen können, ohne zuzunehmen, in ihrem Mikrobiom?
Warnende Symptome.
Was sind also die Symptome, die auftreten, wenn der Darm nicht mehr funktioniert? Eines der Hauptsymptome in der Praxis sind abdominelle Schmerzen verbunden mit Blähungen und einer veränderten Stuhlfrequenz bzw -konsistenz. Dafür kommen mehrere Erkrankungen in Frage. Das Reizdarmsyndrom (RDS) gehört sicherlich zu den häufigsten Beschwerdebildern in der Gastroenterologie und bis zu 15 Prozent der Bevölkerung sind davon betroffen, Frauen doppelt so häufig wie Männer. Fast 40 Prozent der Patienten, die in eine gastroenterologische Praxis kommen, leiden an einem RDS. Als Risikofaktoren gelten gastrointestinale Entzündungen und Infektionen – wobei das Risiko ein RDS zu entwickeln umso größer ist, je schwerer das akute Krankheitsbild verläuft. Veränderungen der Darmflora durch Antibiotikatherapie kommen ebenfalls in Frage. Weitere Faktoren, die eine kausale oder exazerbierende Rolle spielen können, sind traumatische Lebensereignisse und psychische Belastungen. Von der psychosomatischen Abteilung kommen Zahlen, dass fast 40 Prozent der Betroffenen mit RDS über einen sexuellen oder physischen Missbrauch in der Anamnese berichten. Als Komorbiditäten oder Begleiterscheinungen finden sich oft Depressionen, Angststörungen und Hypochondrie, wobei der Auslöser für ein RDS aber auf intestinaler Ebene wahrscheinlicher ist. Studien zeigen, dass es nach sieben Jahren bei fast der Hälfte der Patienten zu einer deutlichen Symptomminderung kommt, es besteht kein erhöhtes Risiko an einer anderen schwerwiegenden Erkrankung des Gastrointestinaltraktes (GI-Traktes) zu erkranken, wohl aber mit dem Auftreten einer Depression. Die Diagnose eines RDS - Vorhandensein der passenden Symptomatik:
- Fehlen von Alarmsymptomen
- Ausschluss von Differenzialdiagnosen
Was tun bei RDS?
Therapie des RDS: Die Wahl der medikamentösen Therapie richtet sich nach der dominierenden Symptomatik. Zum Einsatz kommen Spasmolytika/Muskelrelaxantien und auch Antidepressiva bei krampfartigen Schmerzen, Ballaststoffe (z.B. Gelbildnerpräparate) bei Stuhlunregelmäßigkeiten, Loperamid bei Diarrhö, verschiedene abführende, prokinetische Medikamente bei Obstipation, und Probiotika, Phytotherapeutika bei Blähungen. Bei therapierefraktären Beschwerden kommen prinzipiell auch psychotherapeutische Verfahren infrage. Eine der häufigsten gutartigen Veränderungen des Gastrointestinaltraktes in der westlichen Welt ist die Divertikulose, wobei die Prävalenz bei 80-Jährigen 50-70 Prozent beträgt. Dabei handelt es sich um eine Veränderung des Dickdarms in Form von kleinen Ausstülpungen der Darmwand. Die Divertikulose selbst ist definitionsgemäß asymptomatisch, kann sich aber bei 30 Prozent der Patienten als Divertikelkrankheit manifestieren. Zur Ausbildung einer Divertikulose kommt es aufgrund einer zunehmend ballaststoffarmen Diät in der heutigen Zeit, es wird vermehrt rotes Fleisch konsumiert und das Stuhlvolumen ist kleiner, der intrakolonische Druck steigt und es können sich Divertikel bilden. Bewegungsarmut und Übergewicht sind ebenfalls Risikofaktoren für die Ausbildung einer Divertikulose. Patienten, die an einer symptomatischen Divertikelkrankheit leiden, berichten über Stuhlunregelmäßigkeiten, Unterbauchschmerzen, Meteorismus, bei einer Entzündung der Divertikel (Divertikulitis) kommt meist ein linksseitiger Unterbauchschmerz verbunden mit Fieber und Stuhlunregelmäßigkeiten, bei einer Divertikelperforation kommt es zur Abwehrspannung bis zu Zeichen der Peritonitis. Diagnostisch wird bei Verdacht auf Divertikulitis eine Computertomographie mit Kontrastmittel durchgeführt, auch hinsichtlich einer Entscheidung bezüglich primärer Operationsindikation. Eine Koloskopie sollte ca. 6-8 Wochen nach Abklingen der akuten Divertikulitis durchgeführt werden da im akuten Stadium ein gering erhöhtes Perforationsrisiko besteht. Therapeutisch steht die antibiotische Therapie bei der akuten Divertikulitis im Vordergrund, je nach Schweregrad der Entzündung oral oder intravenös. Beim operativen Vorgehen unterscheidet man ein notfallmäßiges und ein elektives Vorgehen – je nach Symptomatik zwischen 1-4 Wochen nach Krankheitsbeginn. Bei allen gastroenterologischen Beschwerden gilt es doch einige Alarmsymptome zu beachten: Fieber, Anämie, Gewichtsverlust, Dysphagie, Appetitlosigkeit, familiäre Belastung mit gastrointestinalen Karzinomen sowie höheres Lebensalter. Zur Abklärung gastrointestinaler Erkrankungen stehen uns viele diagnostische Möglichkeiten zur Verfügung (Anamnese, Labor, Ultraschall, CT, MRI, Funktionstests), aber die wichtigste Untersuchung für den Dickdarm ist immer noch die Koloskopie, denn bei allen aufgetretenen Symptomen geht es letztlich um den Ausschluss eines Kolonkarzinoms.
Hier die aktuelle Statistik über Darmkrebs der Statistik Austria:
Darmkrebs umfasst bösartige Neubildungen des Dickdarms und des Enddarms und ist mit 13 Prozent die dritthäufigste Krebserkrankung der Männer (2.465 Fälle absolut im Diagnosejahr 2011) und mit 11 Prozent die zweithäufigste Krebserkrankung der Frauen (1.883 Fälle). Knapp zwei Drittel der Erkrankungen treten im Dickdarm (C18), knapp 30 Prozent betreffen den Enddarm (C20), die übrigen verteilen sich auf den Übergang zwischen Dick- und Enddarm (Rektosigmoid, C19) bzw. den Analkanal (C21). Die sehr seltenen Dünndarmtumore (C17) werden, wie international üblich, nicht dieser Erkrankungsgruppe zugerechnet.
41 Prozent aller zwischen 2009 und 2011 gestellten Diagnosen wurden erst gestellt, als der Tumor die Organgrenzen bereits durchbrochen hat (regionalisiertes Tumorstadium). Durch Früherkennung (Darmspiegelung) können bösartige Neubildungen des Darms frühzeitig erkannt und sogar vermieden werden. Kurz zusammengefasst werden also jährlich rund 4.500 Kolorektale Karzinome in Österreich neu diagnostiziert, 41 Prozent davon bereits fortgeschritten. Das Kolonkarzinom entwickelt sich meist aus einem Adenomin einer sogenannten ‚Adenom-Karzinom-Sequenz’. Ein Adenom ist zunächst nur eine Geschwulst aus Schleimhaut oder Drüsengewebe. Dabei kommt es histologisch zur Bildung einer intraepithelialen Neoplasie sprich Gewebsveränderung in einem Adenom über zunehmenden Neoplasieschweregrad bis hin zum infiltrativen Karzinom. Diese intraepithelialen Neoplasien sind hauptsächlich in polypoiden Adenomen vorhanden und das Wachstum zum Karzinom beträgt etwa 8-15 Jahre. Aus diesem Grund ist die frühzeitige Entfernung dieser kleinen, gutartigen Polypen ein wichtiger Ansatz zur Karzinomprävention. Nachdem das Kolonkarzinom eine Erkrankung des 6-7. Dezenniums ist, wird die Vorsorge ab dem 50. Lebensjahr empfohlen!
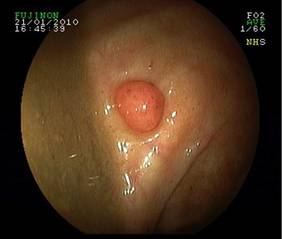
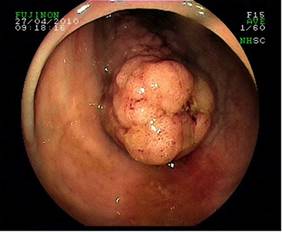
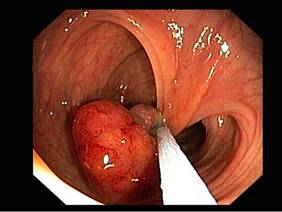
Suspekter Polyp:
Die Koloskopie hat heutzutage viel von ihrem „Schrecken“ verloren – unangenehm ist lediglich die Vorbereitung, da der Darm mit 3-4 Liter Salzwasserlösung gereinigt werden muss (nur bei einem gut vorbereiteten Darm ist eine genaue Inspektion und eine effektive Polypenentfernung möglich). Die Koloskopie wird meist in Sedoanalgesie (Kombination aus Lokalanästhesie und Sedierungsmittel) durchgeführt und der Patient wacht in der Regel erst dann auf, wenn die Untersuchung beendet ist.
Diagnose:
Die Rom-III-Kriterien
Für mindestens 3 Tage pro Monat während der vergangenen 3 Monate rezidivierende abdominelle Schmerzen oder abdominelles Unwohlsein in Assoziation mit mindestens 2 der folgenden Faktoren:
1. Besserung der Beschwerden nach der Defäkation,
2. Beginn der Beschwerden in Assoziation mit einer Änderung der Stuhlfrequenz
3. Beginn der Beschwerden in Assoziation mit einer Änderung der Stuhlkonsistenz
Symptome, die darüber hinaus die Diagnose Reizdarmsyndrom stützen
1. abnorme Veränderung der Stuhlfrequenz (< 3 Stuhlgänge pro Woche oder > 3 Stuhlgänge pro Tag),
2. abnorme Veränderung der Stuhlkonsistenz (hart/klumpig oder breiig/wässrig),
3. mühsame Stuhlentleerung mit starkem Pressen,
4. gesteigerter Stuhldrang,
5. Gefühl der inkompletten Stuhlentleerung,
6. peranaler Schleimabgang,
7. Blähungen oder Gefühl der abdominellen Distension
OA Dr. Susanne Bach, Ärztin für Allgemeinmedizin und Fachärztin für Innere Medizin, Tel.: +43 1 36066-0, Privatklinik Döbling, www.pkd.at
© WELLNESS WORLD Business, 2/2014